GS Trần Ngọc Sinh: Mua bán tạng phủ là trái luật
Năng lượng Mới số 320
Ngày nào cũng có người xin bán thận!
PV: Gần đây, thông tin có một số nông dân nghèo ở huyện Cờ Đỏ, tỉnh Cần Thơ kiếm tiền bằng cách bán thận của mình làm dấy lên sự quan tâm của dư luận đối với nạn mua bán phủ tạng, trong đó cụ thể là mua bán thận, giáo sư đánh giá tình trạng này hiện nay diễn ra như thế nào?
GS Trần Ngọc Sinh: Vì chất lượng cuộc sống của người sau ghép thận tốt hơn rất nhiều so với phải lọc máu và chạy thận nhân tạo nên người ta chuộng ghép thận hơn. Từ đây, ghép thận trở thành một nhu cầu bức thiết và làm phát sinh ra rất nhiều vấn đề. Nhiều người làm đủ mọi cách để được ghép thận và những người môi giới thấy đây là một thị trường béo bở để nhảy vào. Từ đó phát sinh tình trạng mua bán thận. Đây là tệ nạn chung trên thế giới chứ không riêng ở nước ta. Các nước đều đấu tranh chống lại nạn mua bán tạng phủ, bảo vệ chủ nghĩa nhân đạo. Do đó, việc buôn bán tạng phủ là buôn lậu, nhiều trường hợp còn lừa gạt, ép buộc người khác bán tạng phủ.

GS.TS.BS Trần Ngọc Sinh
Trong mấy chục năm làm việc tại Bệnh viện Chợ Rẫy, ngày nào tôi cũng nhận được lời đề nghị xin được bán thận. Có người điện thoại đến tôi hỏi thẳng: “Bác sĩ ơi, tôi muốn bán một quả thận”. Nhiều người thì đến nói hiến nhưng sau đó khai thật ra là có nhận một món tiền do kinh tế khó khăn. Tôi cũng khuyên không nên vì khó khăn kinh tế mà giải quyết bằng cách bán tạng phủ của mình bởi nó gây ra nhiều hệ lụy.
PV: Giáo sư có thể nói rõ hơn về nhu cầu ghép thận bức thiết hiện nay?
GS Trần Ngọc Sinh: Không phải ai suy thận cũng đều có thể thực hiện ghép thận. Trong số 100 người suy thận đang phải chạy thận, lọc máu thì chỉ có khoảng 30 người đủ điều kiện để có thể ghép thận, một số người khác không thể ghép do nhiều nguyên nhân như: quá lớn tuổi, bệnh quá nặng, nhiễm những virus không thể ghép. Nhưng 30% số đó cũng đang là một nhu cầu rất lớn và chỉ khoảng 10% trong số họ có được nguồn thận hiến tự nguyện. Vì nhu cầu lớn như vậy nên dẫn đến sự khan hiếm tạng phủ. Riêng tại Bệnh viện Chợ Rẫy, danh sách bệnh nhân đang chờ nguồn thận hiến khoảng 200 người.
Thông thường những người cùng huyết thống trong gia đình thì dễ cho nhau một cách tự nguyện, trong sáng. Tuy nhiên, trước đây nguồn này khá nhiều vì gia đình thường đông anh em nhưng trong những năm gần đây, các gia đình ít con thì nguồn tạng từ gia đình hiếm hơn. Với người cho là người không thân thiết rất khó phân biệt được người đó bán hay cho tặng. Trong xã hội thì lúc nào cũng có những tấm lòng từ thiện, họ sẽ hiến với sự trong sáng, vô tư nhưng cũng có rất nhiều người ngoài miệng thì nói là hiến nhưng thật sự là có điều kiện. Còn nguồn thận hiến từ người chết não thì ở nước ta chưa phổ biến.
PV: Hiện nay, các nước đều ra luật ngăn cấm việc mua bán nội tạng người, nhưng nạn mua bán vẫn tiếp diễn, phải chăng pháp luật vẫn còn nhiều kẽ hở?
GS Trần Ngọc Sinh: Theo luật là không được mua bán tạng phủ, việc hiến, tặng phải vì lý do nhân đạo thuần túy. Tuy nhiên, thực tế pháp luật hiện nay vẫn có nhiều kẽ hở nên khó tránh khỏi “lọt lưới” những trường hợp mua bán tạng phủ. Trong nước thì người bán chỉ cần làm cam kết trên giấy tờ là hiến tạng nhân đạo và không khiếu nại gì sau khi hiến thì coi như họ trở nên hợp pháp. Nhưng cam kết đó có thật hay không thì hiện nay luật pháp vẫn không thể kiểm soát hết được. Ngoài ra, các nước cấm dân chúng của họ buôn bán tạng phủ, nhưng những người nước ngoài thì không bị chi phối bởi luật này, do đó mới xảy ra chuyện những cặp mua và bán thận họ bay đến nước thứ 3 để mổ lấy và ghép thận. Cái này gọi là ghép thận du lịch.
PV: Như vậy cho thấy rất dễ lách luật để việc mua bán thận được trót lọt, vậy các ca hiến ghép thận tại bệnh viện có được sàng lọc gì để tránh việc mua bán thận không, thưa giáo sư?
GS Trần Ngọc Sinh: Trên thực tế chỉ cần có giấy cam kết của người hiến và xác nhận của địa phương thì việc cho thận là hợp pháp. Tuy nhiên, khi tôi làm Trưởng khoa Thận - Tiết niệu của Bệnh viện Chợ Rẫy, với uy tín của mình tôi thực hiện theo cách riêng. Mỗi trường hợp người đến cho thận tôi đều phỏng vấn rất kỹ, khi phát hiện ra có mua bán thì tôi từ chối thẳng. Điều này cũng xuất phát từ chuyện cách đây 5 năm, có một Việt kiều về đây mua quả thận của một cô gái nhà nghèo với giá 3.000USD, công an địa phương cũng chứng nhận hai người có quan hệ họ hàng và việc cho thận là tự nguyện. Thấy đầy đủ giấy tờ Bệnh viện Chợ Rẫy tiếp nhận phẫu thuật lấy, ghép thận cho bệnh nhân. Đến ngày thực hiện phẫu thuật, khi ê-kíp phẫu thuật đang tiến hành gây mê bệnh nhân thì có điện thoại của Giám đốc Sở Y tế tỉnh Bạc Liêu gọi lên cho Giám đốc Bệnh viện Chợ Rẫy nói là ngưng lại vì mẹ cô gái gửi đơn tố cáo việc cô gái bán thận. Ê-kip ngưng cuộc mổ. Sau này điều tra ra thì đúng thực là có sự mua bán trong trường hợp này. Cho nên, sau này tôi không căn cứ vào giấy tờ của địa phương nữa mà tôi trực tiếp phỏng vấn. Tuy nhiên, trên thực tế mình làm vậy là sai luật nhưng không làm thì sẽ “lọt lưới” vô số trường hợp buôn bán tạng phủ như vậy.
PV: Theo giáo sư, có cách nào để ngăn chặn hiệu quả tình trạng mua bán tạng phủ?
GS Trần Ngọc Sinh: Tôi theo chủ trương hiến tạng phải nhân đạo, chính thống và phải ngăn ngừa chuyện buôn bán tạng với nhiều hình thức. Chính quyền, cũng như cả xã hội phải có trách nhiệm phát triển việc cho tạng nhân đạo và ngăn ngừa chuyện buôn bán này. Cũng vì thiếu nên xảy ra những chuyện mua bán như vậy. Do đó, phải tìm cách tăng nguồn tạng hiến tặng tự nguyện lên. Trên thế giới, ở những nước tiên tiến thì 90-95% nguồn tạng là từ người cho chết não, còn ở nước ta 99% là người cho sống. Do đó, cần phải tuyên truyền để nâng cao nhận thức trong dân chúng về vấn đề hiến tạng. Ví dụ ở một số nước phát triển khi làm bằng lái xe mặt sau có đề mục khi chết do tai nạn giao thông thì có đồng ý hiến tạng hay không, nếu hiến thì hiến thận, gan, tim hay hiến cơ thể cho y học, để những người đồng ý đánh dấu vào. Sau này nếu xảy ra bất trắc thì căn cứ vào đó để lấy nguồn tạng hiến. Nếu tận dụng được nguồn tạng hiến tặng từ bệnh nhân tử vong do tai nạn giao thông thì số người được ghép tạng chắc chắn sẽ tăng lên.
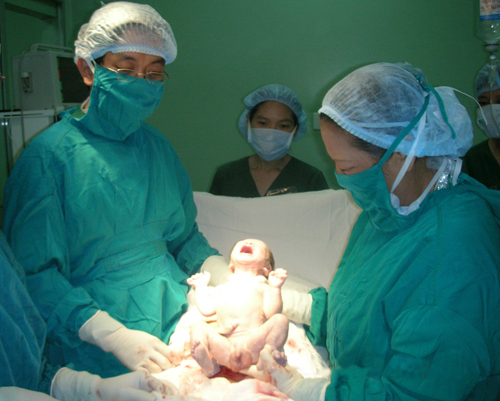
Một bệnh nhân sinh con sau khi được ghép thận
PV: Các trường hợp mua bán tạng phủ thường thực hiện bí mật, việc thực hiện lấy, ghép thận không đúng quy trình như vậy thì hậu quả tức thời và lâu dài như thế nào?
GS Trần Ngọc Sinh: Theo tôi được biết, một số trường hợp phẫu thuật lấy, ghép thận chui ở bên ngoài biên giới thì người cho và người nhận chỉ được thực hiện một số xét nghiệm rất sơ sài, có thể trong 1 ngày đã hoàn tất. Họ gặp rất nhiều nguy hiểm. Lấy thận không xét nghiệm kỹ thì có thể dẫn đến trường hợp khi ghép vào thận ghép hoạt động không đủ chức năng, đồng thời thận còn lại của người cho cũng hoạt động không đủ chức năng. Có trường hợp sau khi cho thận thì bị suy thận. Chưa kể những trường hợp phẫu thuật xong tử vong khi không tiên lượng hết các bệnh tật liên quan khác. Như trường hợp cách đây mấy năm có anh sinh viên tên Luân đi bán một quả thận cho một bệnh nhân ở Việt Nam nhưng không phẫu thuật ở Việt Nam mà ra nước ngoài thực hiện. Sau khi mổ thì anh ta bị biến chứng nặng, hôn mê, mất tri giác, sau khi gửi về Việt Nam tới Bệnh viện Chợ Rẫy thì sống đời sống thực vật và sau đó qua đời. Ở trường hợp này thì người phẫu thuật viên sai sót rất cơ bản là không làm xét nghiệm để biết anh sinh viên bị chứng máu khó đông mà vẫn tiến hành phẫu thuật dẫn đến tử vong cho bệnh nhân.
PV: Vậy thưa giáo sư, theo đúng quy trình thì người cho và người nhận cần phải đáp ứng yêu cầu gì và phải tiến hành những bước kiểm tra như thế nào?
GS Trần Ngọc Sinh: Người muốn ghép thận thì phải đáp ứng các yêu cầu như: không nên quá 60 tuổi, vì đa số những người trên 60 tuổi có nhiều bệnh tật kèm theo ảnh hưởng đến việc ghép. Người nhận phải không bị mắc các bệnh truyền nhiễm như: lao, viêm gan vì sau khi ghép phải uống thuốc ức chế miễn dịch, thuốc này làm giảm sức đề kháng của cơ thể, làm nặng nề hơn các bệnh truyền nhiễm và người bệnh có thể tử vong. Đặc biệt virus CMV là loại virus rất đáng sợ với bệnh nhân ghép thận, con virus này không gây bệnh trên người bình thường nhưng với người ghép thận thì do bị suy giảm miễn dịch con virus này sẽ phát triển mạnh lên gây ra viêm phổi nặng và dẫn đến tử vong cho bệnh nhân. Khoảng 10% các bệnh nhân ghép thận tử vong nguyên nhân từ con virus này. Bên cạnh đó, quan trọng nhất là tiên lượng sau ghép bệnh nhân có thể sống trên 5 năm, như vậy cuộc phẫu thuật mới có ý nghĩa.
Tóm lại, người nhận phải đáp ứng một loạt các tiêu chuẩn, khoảng 50 tiêu chuẩn, trong đó có các tiêu chuẩn trong giai đoạn khởi đầu, giai đoạn thử cùng người cho thận và phải làm rất nhiều xét nghiệm: xét nghiệm cơ bản, xét nghiệm miễn dịch học, xét nghiệm sự hòa hợp quả thận của người cho và người nhận. Tất cả quá trình sàng lọc này được thực hiện trong khoảng 1 tháng.
Với người cho thì hiện nay theo luật trên 18 tuổi được cho và người cho phải đảm bảo hai quả thận đều hoạt động bình thường, không có bệnh truyền nhiễm, không quá cao tuổi, giới hạn đến 60 tuổi đối với người cho sống vì thận của người cao tuổi chức năng thường kém. Đối với người cho chết não thì để tận dụng nguồn tạng người ta có thể lấy cả 2 quả thận của người cho để ghép cho một người nhận.
Sau khi đáp ứng những yêu cầu riêng lẻ trên thì người cho và người nhận còn phải đảm bảo hòa hợp về miễn dịch, nhóm máu. Phản ứng miễn dịch trong máu được định chuẩn là HLA, thông số HLA càng hòa hợp thì quả thận càng sống lâu trong cơ thể người nhận. Thông thường cùng chủng tộc thì có sự hòa hợp thông số HLA cao hơn khác chủng tộc.
Một quả thận vẫn sống tốt
PV: Vừa rồi, trong vụ mua bán thận xảy ra ở tỉnh Cần Thơ, các nạn nhân sau khi bán thận đều suy giảm sức khỏe rất nhiều, không làm được việc gì, như vậy trên thực tế còn một quả thận bệnh nhân có thể sống tốt hay không, thưa giáo sư?
GS Trần Ngọc Sinh: Nếu người bình thường, hai quả thận hoạt động tốt thì khi cho một quả thận cho họ vẫn sống tốt, sinh hoạt bình thường, không ảnh hưởng gì đến sức khỏe cả, chỉ khi quả thận còn lại bị suy thì mới xảy ra hiện tượng đó. Trên lý thuyết, chỉ cần 30% chức năng của 1 quả thận thì người ta có thể sống yên vui được rồi, do đó còn 1 quả thận thì chất lượng cuộc sống vẫn rất tốt.
Tuy nhiên, có vô số các bệnh có thể làm quả thận suy giảm chức năng. Do đó, tôi theo chủ trương hiện đại nhất trên thế giới hiện nay là chừa lại quả thận bình thường có chức năng tốt nhất cho người cho. Luật hiến tạng của Việt Nam quy định người cho thận được hưởng bảo hiểm y tế miễn phí suốt đời. Tuy nhiên, luật này có hiệu lực từ năm 2007 nhưng đến nay vẫn chưa có thông tư hướng dẫn để áp dụng trên thực tế, những người cho thận chưa được hưởng quyền lợi này.
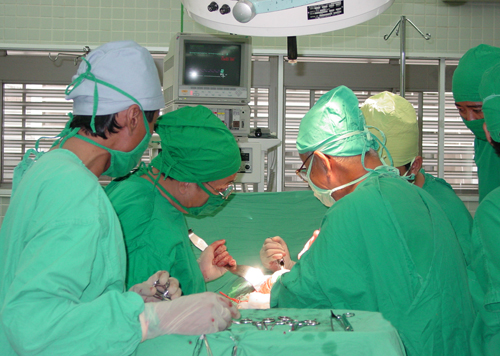
Các bác sĩ Bệnh viện Chợ Rẫy đang thực hiện một ca ghép thận
PV: Sau ghép và sau cho thận, bệnh nhân cần có những lưu ý gì để đảm bảo sức khỏe, thưa giáo sư?
GS Trần Ngọc Sinh: Đối với người cho phải khám định kỳ quả thận còn lại để phát hiện và điều trị sớm những bệnh liên quan như: sỏi thận, bướu thận... nhằm bảo toàn quả thận còn lại.
Còn đối với người ghép hết sức khó. Nhiều người cứ nghĩ ghép quả thận vào là xong nhưng thật sự không phải như vậy. Do đó, khi người bệnh tới tư vấn bác sĩ, phải tư vấn kỹ về thực tế là người bệnh có đủ điều kiện kinh tế để uống thuốc sau ghép thận hay không? Thận khi được ghép vào không bao giờ giống 100% với cơ thể người nhận. Nếu của cha mẹ cho con cái thì cũng chỉ giống khoảng 50%, phần không giống sẽ bị thải ghép. Do đó, bệnh nhân phải uống thuốc chống thải ghép suốt đời, giá thuốc chống thải ghép uống bình thường 1 tháng khoảng 8 triệu đồng, chưa kể nếu có biến chứng thì giải quyết lên đến hàng trăm triệu trong đợt biến chứng. Do đó, trước khi ghép bao giờ cũng phải hỏi đến hoàn cảnh kinh tế của bệnh nhân, tránh trường hợp sau khi ghép xong bệnh nhân không đủ tiền uống thuốc thì uổng công cả người cho lẫn người phẫu thuật. Ngoài ra, còn rất nhiều những nguy cơ nhiễm bệnh khác buộc người bệnh sau khi ghép thận phải khám định kỳ bác sĩ và phải tuyệt đối tuân thủ hướng dẫn của bác sĩ.
PV: Giáo sư có thể cho biết những tiến bộ trong kỹ thuật ghép thận hiện nay?
GS Trần Ngọc Sinh: Hiện nay đối với người cho, Bệnh viện Chợ Rẫy lấy thận ra theo đường nội soi, giúp bệnh nhân đỡ đau, vết mổ ngắn và mau hồi phục.
Tiến bộ ghép thì chúng tôi có cải tiến một số kỹ thuật ghép theo kinh nghiệm của các bác sĩ bệnh viện, cũng đã có công bố ra thế giới kỹ thuật chuyển vị mạch máu khi mạch máu ngắn. Trước đây phải nối cho mạch máu dài ra mới ghép được, việc nối mạch máu sẽ gây ra một số biến chứng và kỹ thuật chuyển vị khắc phục được hạn chế này.
Hiện nay, các bác sĩ bệnh viện cũng đang nghiên cứu triển khai ghép thận trên người cho tim đã ngừng đập. Trước đây, người cho chết não thì tim chưa ngừng (người đó hôn mê, thở máy, được xác định là não không hồi phục được nữa, sớm muộn gì cũng sẽ tử vong nhưng tim vẫn duy trì được một thời gian). Những trường hợp này một số người thân trong gia đình e ngại khi bác sĩ lấy nội tạng bệnh nhân vì tim bệnh nhân còn đập. Tuy nhiên, khi ngừng tim thì chỉ vài phút máu sẽ đặc lại và trong khoảng 15 phút các tạng phủ sẽ chết từ từ. Tuy nhiên, chúng tôi vẫn có thể tận dụng thời gian vàng đó để lấy tạng phủ ra.
Trong tương lai xa hơn chúng tôi còn hướng tới ghép thận cho những người không hòa hợp nhóm máu. Vì thực tế nhiều trường hợp cha mẹ với con không giống nhóm máu, cha máu A, mẹ máu B nhưng sinh ra con nhóm máu O hoặc AB. Những trường hợp này vẫn có thể ghép được.
PV: Cuối cùng xin giáo sư cho biết về thành tựu đạt được trong ghép thận tại Bệnh viện Chợ Rẫy?
GS Trần Ngọc Sinh: Đến cuối năm 2013, Bệnh viện Chợ Rẫy thực hiện ghép thận cho 353 trường hợp, trong đó nguồn thận hiến từ người cho sống là 340, từ người cho chết não là 13 trường hợp. Chưa có trường hợp chết do tai biến phẫu thuật ở người cho sống (tỷ lệ tai biến này trên thế giới thống kê là 1%). Đối với người nhận, chỉ có 1 trường hợp tử vong do tai biến phẫu thuật. Đồng thời, có 95% bệnh nhân sau ghép sống trên 5 năm. Chất lượng cuộc sống của người được ghép thận cải thiện hơn rất nhiều. Họ có thể đi làm được, vẫn có thể có con. Hiện có 3 trường hợp bệnh nhân sau ghép thận có con, những đứa con của họ khỏe mạnh, khôn lớn.
PV: Xin cảm ơn giáo sư!
Mai Phương (thực hiện)
-

Lãnh đạo Việt Nam, Singapore khẳng định quan hệ hình mẫu hợp tác trong ASEAN
-

Tổng Bí thư, Chủ tịch nước Tô Lâm thăm các cơ sở công nghệ tại Singapore
-

Bộ Công Thương yêu cầu các hãng xe công bố khả năng tương thích với xăng E10
-

Việt Nam sẵn sàng cùng các quốc gia kiến tạo một châu Á - Thái Bình Dương an toàn, tự cường, thịnh vượng hơn
-

Tổng Bí thư, Chủ tịch nước Tô Lâm chứng kiến Lễ trao các văn kiện hợp tác Việt Nam - Singapore
























![[Chùm ảnh] Bảo dưỡng ở giàn Sư Tử Trắng](https://cdn.petrotimes.vn/stores/news_dataimages/2026/052026/30/18/croped/medium/anh-6b20260530185722.jpg?260531074953)



















